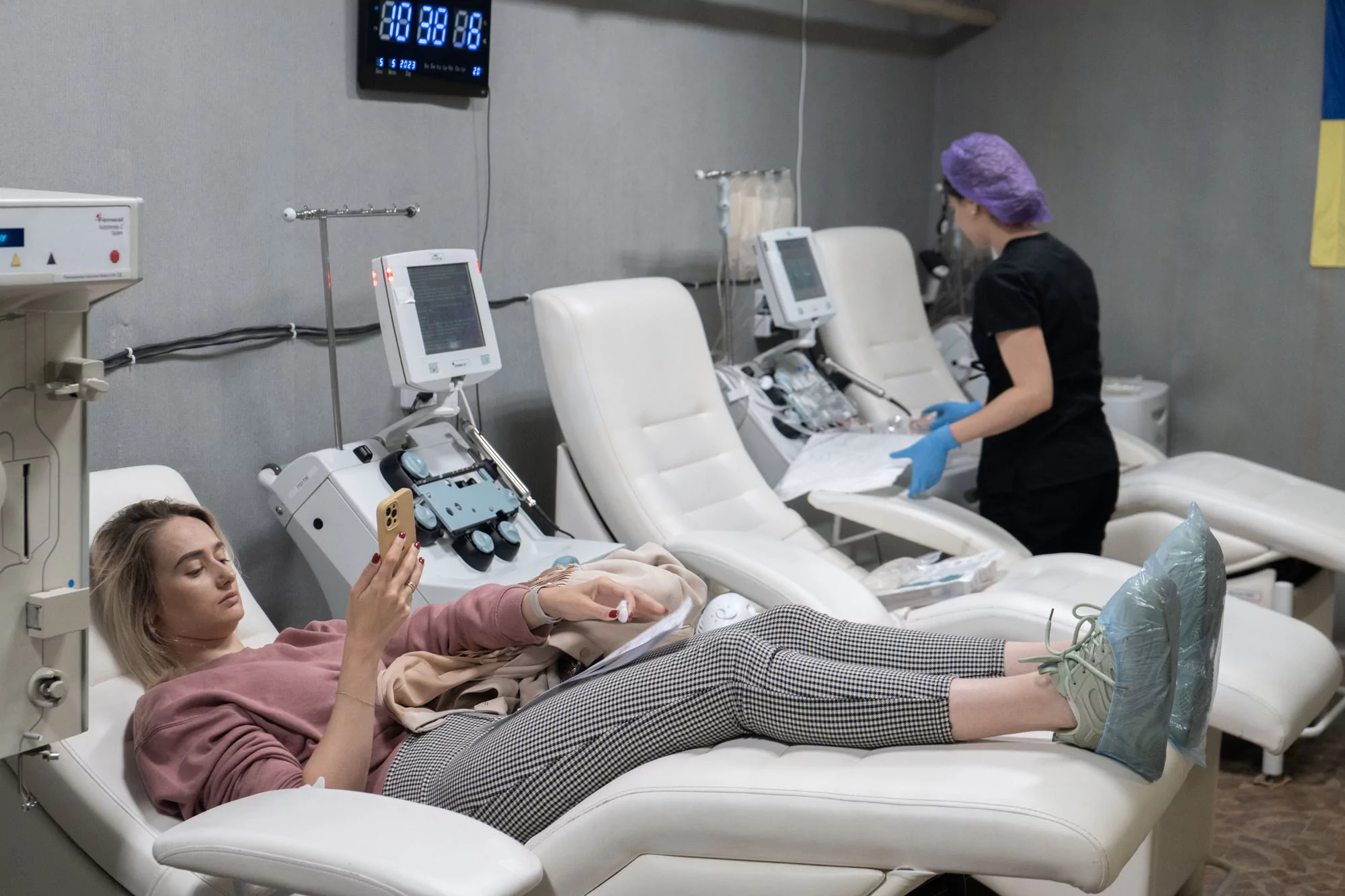
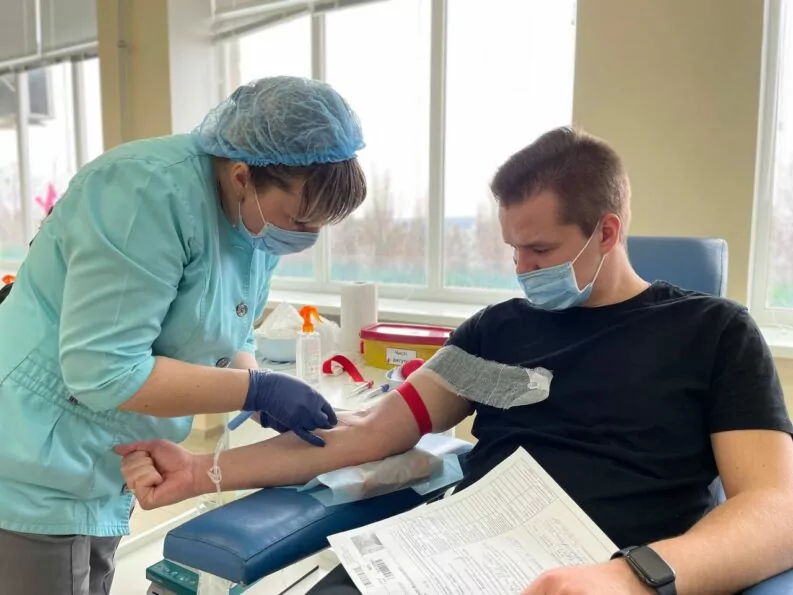
У Харківському центрі служби крові постійний дефіцит негативних груп крові. В Україні розповсюджене стихійне (або разове) донорство, і Харків не виключення: люди починають масово здавати кров після масштабних російських обстрілів або під час різких погіршень на фронті, розповіла Валентина Таран з пресслужби Центру. Проте й кількість «стихійних» донацій зараз впала, зазначила вона. Центр співпрацює з різними організаціями, міськими та обласними державними структурами, які регулярно здають кров — але й цього часто недостатньо, щоб покрити наявну велику потребу.
Разом із тим, психологічний стан людей в Україні значно погіршився через війну. Цьогоріч у березні МОЗ опублікувало статистику, що за рік близько 135 тисяч людей в Україні написали скарги щодо проблем із ментальним здоров’ям. Ще влітку 2022-го року Віктор Ляшко, міністр охорони здоров’я, посилаючись на аудит державних послуг для охорони психічного здоров’я, казав, що психологічної підтримки скоро потребуватиме близько 15 мільйонів людей у країні, «з них близько 3–4 мільйони потрібно буде призначати медикаментозне лікування».
У серпні цього року на сайті Кабміну опублікували петицію, яка пов’язує ці дві проблеми. Авторки вважають, що в умовах дефіциту донорів варто переглянути законодавство й лікарські протоколи, що не допускають людей, які приймають антидепресанти, до донорства. Редакція Ґвари розбиралась у проблемі.
Відмова в донорстві через антидепресанти в крові
Серед тих, хто не може здати кров, Кіра Новак. Вона стала доноркою вже під час російського повномасштабного вторгнення і здавала кров і плазму впродовж двох років у Кривому Розі, оскільки з початком великої війни почала більше часу проводити з родиною там.
Під час чергового мініогляду перед донацією Кіра запитала в лікарів, чи можна їй бути доноркою, якщо вона почала вживати антидепресанти. Їй відмовили.
«Мені сказали, що не можна, бо антибіотики та антидепресанти, та ще й татуювання — заборонено. Також я запитувала в лаборанток, які брали в мене кров, бо вони трохи молодші за тих, хто проводить медогляд, думала, можливо, є якісь зміни. Але вони теж сказали, що не допустять», — розповіла Кіра.
Кіра Новак вживає інгібітори зворотного захоплення серотоніну (СІЗЗС) з діючою речовиною есциталопрам. Цей препарат для лікування тривожних розладів і депресії в багатьох країнах не є протипоказанням для донорства — як і багато інших антидепресантів третього покоління.
«Через цей курс препаратів я на дуже довгий час викинута зі схеми донацій, оскільки, якщо ти починаєш курс, то мінімально маєш пів року його проходити. Це стосується будь-яких антидепресантів. Зараз дуже великий депресивний епізод у мене, тому курс має тривати вісім місяців. Тобто, я почала приймати препарати в лютому, й ось у жовтні я маю знижувати дозу поступово та до кінця місяця припинити їх приймати. Це фактично викидає мене з донорства майже на рік. Це дуже багато з урахуванням того, що в нас хронічна нестача крові або кров’яних тілець, або плазми», — прокоментувала Кіра.
З подібною проблемою зіткнулася ще одна харків’янка Ліна Плуженко. Вона здавала кров кілька разів у перервах між вживанням антидепресантів.
Останнім разом Ліна також вживала інгібітори зворотного захоплення серотоніну. Додатково до лікарів не зверталася, оскільки знає, що це одна з умов, якими керується донорський центр. Посилаючись на дослідження, які читала, вона зазначила, що СІЗСС можуть діяти як пригнічувачі тромбоцитів, що може бути критичним для деяких пацієнтів:
«Зі свого боку мені достатньо цієї інформації, щоб відмовитися від донорства на час прийому антидепресантів. Я не є лікаркою, я не можу розрізняти якісь фармакологічні властивості лікарських засобів, особливо їхні побічні реакції, тому не готова брати на себе відповідальність».
«Наскільки я розумію, щоби працювати з кров’ю, у якій є антидепресанти, необхідно проводити більше досліджень того, як це впливатиме на речовини в крові іншої людини. Я чула, що із цим працюють в Інституті серця та Інституті раку в Києві, де розглядають кожен випадок. А от у Харкові — не знаю, куди звернутися», — додала Ліна.
Заклик петиції, реакція спільноти та юриста
Петицію про перегляд донорського законодавства до Кабміну створили науковиці й лікарки: Вероніка Вознюк, магістерка біології, нейробіологиня та Агар Арцимович, лікарка-педіатр, асистентка кафедри педіатрії, дитячих інфекційних хвороб, імунології та алергології НУОЗ України імені П.Л.Шупика, лікарка 12 БрСпП НГУ «Азов».
Вимоги петиції — уточнення та розширення Додатку 3 до Порядку медичного обстеження донорів крові та компонентів крові Наказу МОЗ № 385 та оновлення протоколів для лікарів-трансфузіологів (щоб припинити необґрунтовані відмови потенційним донорам, які приймають антидепресанти). Станом на 28 жовтня зібрано 3 854 підписи.
У петиції пояснюють, що на заміну першому поколінню антидепресантів, які рідко використовувалися в медичній практиці, прийшли антидепресанти другого та третього покоління (до другого входять антидепресанти із СІЗЗС, які вживають харків’янки, з якими ми спілкувались). Друге та третє покоління антидепресантів мають мінімальну побічну дію та не взаємодіють з іншими медичними препаратами, тому вони не є протипоказаннями до донації крові, пишуть авторки.
«Хоча українське законодавство напряму не забороняє людям, які вживають антидепресанти, здавати кров, це рішення ухвалюється лікарями-трансфузіологами в донорських центрах на місцях. Більше того, українське законодавство взагалі не містить жодних уточнень щодо того, чи є конкретні медичні препарати протипоказанням до донорства крові», — йдеться в петиції.
Як зазначають авторки, під час відмови людям, які вживають антидепресанти, Центр донорства не обґрунтовує позицію та не спирається на світові практики, тоді як за кордоном вживати антидепресанти та здавати кров дозволяють.
За думкою юристки з медичного напрямку Дани Мотузюк, додати вичерпний список медичних препаратів і умов, за яких вони є тимчасовим протипоказанням до алогенних донацій крові, до порядку обстеження — нереально, оскільки в Україні є сотні тисяч лікарських засобів:
«Прийом ліків є тимчасовим протипоказанням залежно від характеру препарату, механізму його дії та хвороби, яку він лікує. Неможливо прописати абсолютно всі лікарські засоби та всі умови, при яких вони протипоказані, — зазначила Дана. — Вважаю, що в Додатку 3 наразі абсолютно прекрасне формулювання протипоказу по ліках. Остаточне рішення завжди має бути за лікарем».
Остаточне рішення за лікарем і зараз. Одна з користувачок Twitter/X, яка підтримала петицію, зазначила, що рішення про допуск або не допуск із приводу будь-якого препарату приймає рішення конкретний лікар, який у цей день працює з потенційним донором на пункті забору крові. Але «більшість колег обирає заборонити донацію з порога, не уточнюючи жодних деталей. Чим більше таких ситуацій — тим менше бажання продовжувати спроби здати кров».
У твіттері користувачі підтримали петицію. Зокрема, про нестачу крові та важливість переглянути законодавство МОЗ щодо антидепресантів написала бойова медикиня Ріна Резнік.


Деякі користувачи зізнавались, що, попри заборону, ходять здавати кров і не кажуть про те, що п’ють антидепресанти, адже за кордоном це дозволено. Деякі ділились, що їм відмовляли в донорстві, коли чули, що вони вживають антидепресанти, і обґрунтовували відмову тим, що «це наркотик».
Світовий досвід
У країнах Європи, США, Канаді та Австралії немає заборони стосовно вживання антидепресантів, проте донор мусить повідомити про прийом ліків у Центрі донорства крові.
Американський Червоний Хрест не містить у переліку протипоказань до донорства антидепресантів.
На сторінках Національної агенції здоров’я Великої Британії та Ірландського сервісу трансфузії крові, пояснюють: якщо донор має гарне самопочуття та не відчуває побічних ефектів від вживання ліків, антидепресанти не є протипоказанням.
Служба крові Фінського Червоного Хреста зазначає, що антидепресанти не перешкоджають нормальній здачі крові — однак деякі перешкоджають донорству тромбоцитів, бо люди, які п’ють антидепресанти із СІЗЗС, мають зменшену концентрацію тромбоцитарного серотоніну в крові. Про це пише і Служба крові Австралійського Червоного Хреста.
У науковій публікації «Вплив селективних інгібіторів зворотного захоплення серотоніну на функцію тромбоцитів у цільній крові та концентратах тромбоцитів» зазначається, що після п’ятиденного витримування тромбоцитарного концентрату отриманого з крові людей, що приймають СІЗЗС, він є придатним до трансфузії. В іншій статті «Вплив антидепресантів на гемостаз» автори пишуть, що в контексті гемостазу [фізіологічний процес у крові, який виконує захисну роль в організмі, при кровотечі і/чи тромбоутворенні — ред.] не-СІЗЗС антидепресанти мають перевагу над СІЗЗС антидепресантами. Тобто люди, які приймають не-СІЗЗС антидепресанти, можуть бути донорами крові, плазми крові та тромбоцитів, а люди, які приймають СІЗЗС антидепресанти, можуть бути донорами крові та плазми крові (але не тромбоцитіів).
В інструкціях для донорів на ресурсах Червоного Хреста є детальні списки препаратів, які дозволено вживати різним донорам.
Реакція Харківського донорського центру
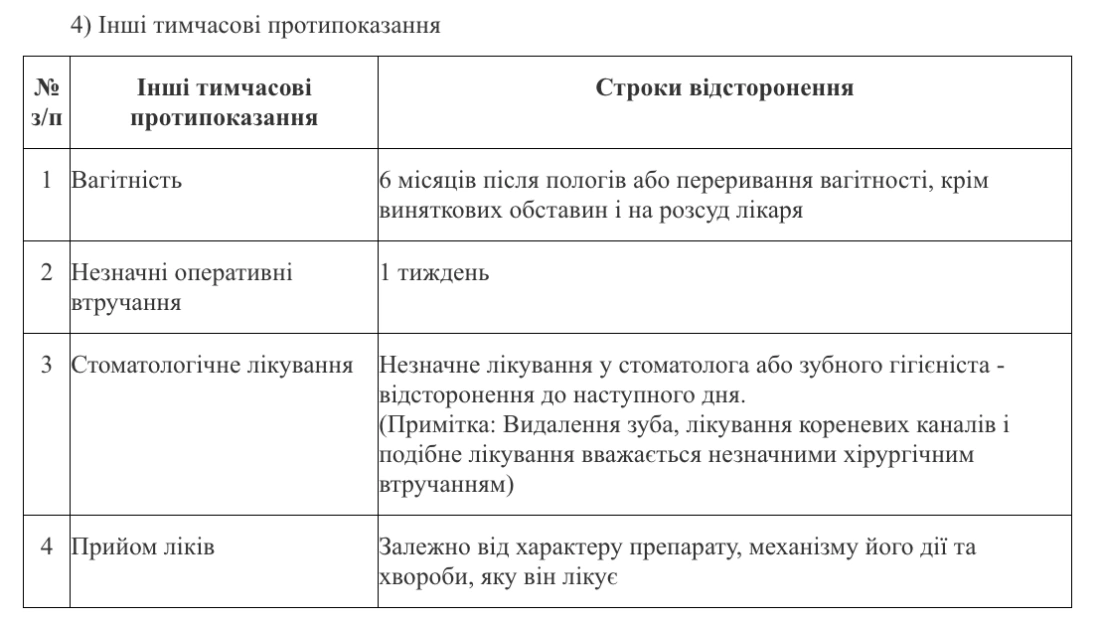
Спочатку Харківський донорський центр відмовився спілкуватися з нашими журналістами про донорство й антидепресанти — але після другої спроби, на умовах анонімності, спеціалістка Центру погодилась розповісти про підстави відмови в донорстві. Нам сказали, що згідно з наказом № 207 [це нова редакція наказу № 385, на який посилається петиція — ред.] не можна здавати кров, якщо донор проходить курс лікування антибіотиками, противірусними та антидепресантами. Дозволяється лише після двох тижнів із моменту завершення курсу.
Слова «антидепресанти» в переліку препаратів, вживання яких є підставою для постійного чи тимчасового відсторонення від донорства в наказі немає, як і пунктів, які б інакше описували препарати для лікування психічних захворювань. Натомість у розділі «Інші тимчасові протипоказання» для донацій є пункт «Прийом ліків». Строки відсторонення для тих, хто «приймає ліки», згідно з наказом, визначаються «залежно від характеру препарату, механізму його дії та хвороби, яку він лікує».
Спеціалістка центру розповіла, що основні причини відмови в донорстві в Центрі — це самопочуття самого донора, а також можливий негативний вплив переливання дітям та онкохворим. Цим групам населення, за її словами, необхідна якісна кров без додаткових бактерій чи препаратів. Хоча військовим теж переливають донорську кров, відсоток реципієнтів, які потребують переливання крові через хвороби [а не поранення — ред.], більший.
У Центрі пояснили також, що потенційний донор уже на місці вказує, що вживає, і якщо п’є якісь ліки, то одразу ставляться питання, хто виписав та чому.
«Уже при такому аналізі, можна зважити всі ризики та вирішити чи допускати людину до здачі крові, чи ні», — зазначила спеціалістка.
Журналісти Ґвара прийшли з питанням про донорство «на антидепресантах» і до організації «Донор.UA», де нам не надали відповідь, проте зазначили, що дослідять цю тему та згодом опублікують у своїх соцмережах.
Тоді ми звернулися до організації «Агенти крові», які торік опублікували допис в Інстаграмі, де автори розповідають, за яких умов лікарі можуть дозволити стати донором людині, яка п’є антидепресанти. «Агенти» відмовилися відповідати, оскільки вважають, що такі на такі питання мають відповідати експертні медики.
Індивідуальний підхід до кожного донора й донорки
Ми подзвонили в Інституту раку в Києві, бо Ліна Плуженко казала, що там розглядають кожен випадок окремо. Олена Вікторівна, лікарка-трансфузіологиня з Інституту, розповіла, що до них дійсно можна прийти та проконсультуватися і там розглянуть кожну окрему ситуацію. Проте для того, щоби отримати дозвіл, донор має принести довідку від лікаря, який назначив курс лікування.
«Потрібно висновок лікаря-спеціаліста, який призначив антидепресанти, тому що антидепресанти — це дуже широке поняття. Є препарати короткої дії, є препарати тривалої дії. Є випадки, коли антидепресанти призначаються при виразці шлунку на термін 10 днів, а буває, люди роками вживають ліки. Тому ми це розглядаємо індивідуально, але ми вимагаємо консультації лікаря-спеціаліста», — зазначила Олена.
На запитання, чому ж за кордоном антидепресанти не є забороною для донорів, а в Україні є, Олена відказала, що зі світовим досвідом є свої нюанси.
«Доведено, що певні групи антидепресантів сприяють виробітку білка в організмі людини, який пригнічує рівень тромбоцитів. Наші пацієнти в Інституті раку й так отримують супресивну для кісткового мозку терапію. І ця терапія викликає глибоку тромбоцитопенію. А тепер уявіть, що пацієнту з тромбоцитопенією [зниженням кількості тромбоцитів — ред.] переливається кров, у якій ці речовини, які пригнічують рівень тромбоцитів ще більше», — пояснила лікарка.
Лікарі, за словами Олени Вікторівни, виконують пункти, прописані в українському законодавстві, — питання про допуск людини, яка приймає антидепресанти, до донорства вони не можуть вирішувати самостійно.
Лікар-трансфузіолог — це не лікар-спеціаліст із призначення антидепресантів, а лікар, який несе відповідальність за якість крові, за її переливання пацієнту, та за відсутність у пацієнта будь-яких ускладнень, сказала Олена Вікторівна. Вона вважає, що це варто змінювати, проте для цього треба звертатися безпосередньо до Міністерства охорони здоров’я України.
«Буде виданий наказ із чітким переліком препаратів. Повірте мені, зараз в Україні настільки не вистачає донорів, що лікарі-трансфузіологи залюбки приймуть будь-яку людину, яку дозволять», — зізналася Олена Вікторівна.
Ми також звернулися щодо оновлення та уточнення порядку допуску до донорства до пресслужби МОЗ, де нас перенаправили до Українського центру трансплант-координації.
На запитання про оновлення Наказу № 385 та про різницю між іноземним і українським досвідом регуляції донорства для тих, хто вживає антидепресанти, нам не відповіли. Проте повідомили, що «можна здавати [кров], але про це має дати довідку психіатр, який приписує ці ліки. Лікарі-трансфузіологи чи терапевти, які ведуть огляд у центрах крові, не можуть знати про конкретний стан донора». На запитання, що робити, коли в центрі крові без обґрунтувань відмовляють, нам теж не відповіли.
Час для сталого розвитку культури донорства
Наразі в частині міст України досі є дефіцит крові. В одному з інтерв’ю координаторка платформи ДонорUA Людмила Лінник зазначила, що в нас немає культури донорства.
Згідно з розрахунками Всесвітньої організації охорони здоров’я (ВООЗ), аби забезпечити країну донорською кров’ю, регулярно здавати її має близько 1 % від усього населення.
Стихійне донорство допомагає швидко реагувати на критичні випадки — як це, наприклад, сталося після російського ракетного удару по Полтавському військовому коледжу у вересні цього року — але стало забезпечити підвищену війною потребу в крові цей підхід не може.
Культура донорства, з іншого боку, це систематична здача крові, завдяки якій є можливість покрити дефіцити: здорові донори й донорки можуть здавати кров кожні два місяці. Люди, які п’ють антидепресанти, що не впливають на якість крові, часто не можуть продовжувати регулярні донації, бо законодавство, яке регулює допуск до донорства нечітке.
З початку повномасштабного вторгнення Україна вже переглянула два пункти релевантного законодавства для того, щоби покрити дефіцит крові й покращити доступ до донорської крові: дозволила завозити кров з-за кордону та проводити переливання крові бойовим медикам. Розширення переліку антидепресантів може стати наступним — принаймні, на це точно є суспільний запит.
Читайте також
- Як обласний центр служби крові працював у перші дні повномасштабного вторгнення РФ та як функціонує зараз.
Аби творити медіа разом із читачами, ми розвиваємо Спільноту. Саме твій внесок допоможе нам купити бензин для поїздки у важкодоступні зони, ідентифікувати ще один підрозділ росіян, що атакували Харківщину, або ж зняти сюжет про мешканців міста. Долучайся!